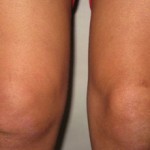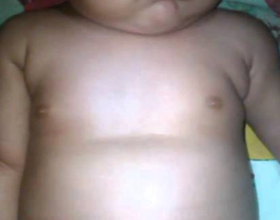
Деформация рёбер, известная как впалая грудная клетка, впалая грудь, грудь сапожника, относится к ортопедическим заболеваниям. Среди профессионалов её именуют воронкообразная деформация грудной клетки – ВДГК, отличая от килевидной деформации грудной клетки – КДГК.
Встречается с частотой примерно 1 к 300-400 детей (в 3-4 раза чаще у мальчиков), редко бывает опасной для жизни.
Причины
Обычно ВДГК возникает у крупных детей в качестве родовой травмы, реже проявляется во время беременности или возникает после родов. Часто связана с хондродисплазией – ускоренным ростом костей в длину, нарушениями структуры и метаболизма коллагена (белка соединительных тканей), иногда – с наследственными болезнями (нейрофиброматоз, синдром Тернера, синдром Морфана и прочее).
Признаки и симптомы
У младенцев до года часто нет внешних проявлений, о заболевании судят по косвенным признакам: затруднённое и сбивчивое дыхание, срыгивание и рвота после приёма пищи. Позже, при взгляде на грудную клетку ребёнка вмятина, часто асимметрично искривлённая сразу «бросается в глаза», обычно сопровождается хрупким телосложением, выпуклым животиком, бледностью, быстрой утомляемостью и одышкой.
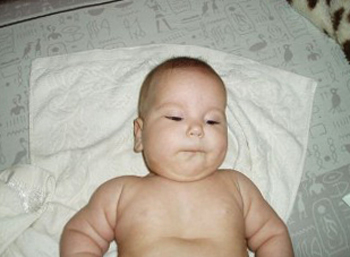
Для определения тяжести болезни, способа и срока лечения требуется разнообразная дополнительная диагностика. До сих пор многие врачи считают, что ВДГК 1-2 степени является чисто косметической проблемой, а 3-4 степени (когда уже деформируются внутренние органы) устраняется исключительно хирургическим путём.

Но, даже «косметическая» деформация мешает работе всех органов грудной клетки при пиковых нагрузках, затрудняя ребёнку участие в активных играх, а позже – не позволяя заняться легкоатлетическими и силовыми видами спорта, портя осанку и фигуру (сутулость, плоская грудь).
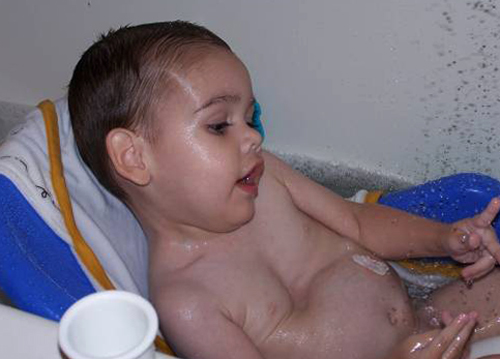
Упражнения
Для облегчения состояния, начиная с рождения, необходима лечебная физкультура для развития дыхательной мускулатуры, поначалу под наблюдением врача, ограничивая интенсивность 5-10 упражнений подряд.
Позже – активные игры с участием рук, плавание, ходьба на лыжах, аэробика, волейбол, велосипед, упражнения с гимнастической палкой.
Когда и зачем лечить
Обычный возраст лечения – два периода: с 3 до 6 и с 11 до 14 лет. Задержка с лечением приводит к уменьшению объёма лёгких, ко смещению сердца по спирали и сдвигу влево, к усилению давления на жизненно-важные органы, а также ко вторичным проблемам (бронхолёгочные заболевания, сколиоз, анемия). В тяжёлых случаях возможны смертельные проблемы, такие как артериальный аневризм или разрыв аорты.
Виды лечения, материалы и приспособления
Косметическое: введение во вмятину геля «макролайн» или имплантация полимерной сетчатой пластины.
Нехирургическое: «пензенская технология» с использованием упругой прокладки, накладываемой на область деформации груди и крышки, под которой на время создаётся вакуум (схожие версии вакуумного колокола и вакуум-подъёмника известны в США и ЕС). Эффективнее в младшей (и самой младшей) возрастной группе, а также при многократном применении.
Сочетание хирургии с последующей торакопластикой:
- Торакопластика по Гроссу – нить или леску заводят прямо под кости грудины и, надев выпуклый внешний корсет, подтягивают к нему грудину; длительность лечения – до 12 недель.
- Торакопластика по Маршеву – после разреза костей кость грудины или грудину вместе с костями в нескольких мессах крепят к выпуклому внешнему корсету натянутой лавсановой нитью.
- Торакопластика по Плаксейчук – использование обширного Т-образного разреза грудины и соответствующего Т-образного наружного аппарата фиксации (корсета), соединённого с рёбрами набором подтягиваемых спиц; вытяжка 10-15 дней, аппарат снимают через 1 – 1,5 месяца.
- «Днепропетровская технология» – на рёбрах фиксируют титановые пластины или рамки, прикрепляя к ним струны, постепенно подтягиваемые с помощью винтов наружного корсета; длительность лечения – до 6 месяцев, исходы в большинстве благополучны, но требуют строжайшей асептики и антисептики.
- Магнитохирургическая коррекция, на рёбрах под кожей крепят стационарные магниты, а на наружном корсете – парные магниты.
Хирургическое вмешательство, порядка 50 способов. Производят как без использования имплантов (среди них методы Равича, Виноградова, Кондрашина, Урмонаса), так и с имплантами (среди них технология Насса с внедрением под кости грудины С-образно согнутой стальной пластины, торакопластика металлических шин и фиксаторов по Рехбейну, металлической пластины и капроновых швов по Палтя и Суламаа, металлостернохондропластика титановой пластины по Тимощенко).
Перспективы
Подходы к лечению впалой грудной клетки у ребёнка, в особенности по части хирургических методов и материалов, к настоящему времени в основном устарели. Лечение и в России и на Западе часто определяется не столько объективными показаниями и техническими возможностями, сколько сложившейся в каждом регионе и больнице практикой, рыночной конъюнктурой, косметическим спросом. Исходя из принципа «спасение утопающих – дело рук самих утопающих», родителям следует быть активнее, не уповая на «медицину» как таковую, а обращаясь за помощью к врачам, готовым идти навстречу в реальном лечении.
Думается, «самодеятельность» заинтересованных врачей и родителей-энтузиастов особенно необходима по части улучшения материально-технической операционной базы. Вероятно, современные 3д-принтеры и биосовместимые, биоразлагаемые материалы, такие как PLA (полимолочная кислота) могут совершить в этом деле настоящий прорыв.